Schlaganfall: Neuartige Kombinationstherapie mit Stammzellen
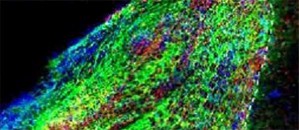
„Wir haben gezeigt, dass das Protein 3K3A-APC den transplantierten Stammzellen dabei hilft, sich zu Neuronen zu entwickeln und Verbindungen zum Nervensystem herzustellen“, sagt Berislav Zlokovic von der University of Southern California in Los Angeles. 3K3A-APC ist eine veränderte Form des sogenannten Aktivierten Protein C (APC), einem Bestandteil des menschlichen Blutserums. In seiner normalen Form wirkt es gerinnungshemmend, dient aber auch als Botenstoff. So war aus Versuchen mit Zellkulturen bekannt, dass dieses Protein Signale erzeugt, die die Entwicklung von Neuronen aus neuralen Stammzellen und deren Überleben fördern. In Tierversuchen hatte die Behandlung mit 3K3A-APC einen Schutzeffekt für geschädigtes Gewebe des Gehirns und anderer Organe. Zudem wurde das Protein bereits in klinischen Studien verabreicht und erwies sich als gut verträglich.
Zlokovic und seine Kollegen überprüften nun erstmals, ob der Einsatz von 3K3A-APC den Erfolg einer Stammzelltherapie nach einem Schlaganfall verbessert. Durch Verschluss einer Hirnarterie erzeugten die Forscher bei Mäusen Schäden in einer definierten Hirnregion des Neocortex. Der damit simulierte ischämische Schlaganfall schädigte insbesondere motorische und sensorische Funktionen der Vorderbeine. Die Therapie begann sieben Tage später – beim Menschen entspräche das einer Verzögerung von mehreren Monaten. In die Randzonen des geschädigten Gewebes wurden menschliche neurale Stammzellen fötalen Ursprungs verpflanzt, die genetisch so verändert waren, dass die daraus hervorgehenden Hirnzellen durch Biolumineszenz sichtbar gemacht werden konnten. Mit Hilfe eines entsprechenden Bildgebungsverfahrens ließ sich also das Schicksal der Stammzellen über mehrere Zellteilungen verfolgen. In einem Zeitraum von sieben Tagen nach dem Schlaganfall verabreichten die Wissenschaftler den Tieren vier Injektionen von 3K3A-APC oder jeweils ein Placebo.
Nach vier Wochen war bei den Placebo-Mäusen der größte Teil der implantierten Zellen abgestorben. Bei den anderen Tieren hatte sich das Biolumineszenzsignal der neu entstandenen Hirnzellen innerhalb von fünf Wochen auf das 5,3-Fache verstärkt. Fünf Wochen nach der Hirnschädigung war durch die Kombinationstherapie die zuvor beeinträchtigte Motorik der Beine nahezu vollständig wiederhergestellt. Wurden durch ein spezielles Toxin die neu gebildeten Neuronen zerstört, blieb der Heileffekt aus. Untersuchungen des Hirngewebes zeigten, dass die neuen Hirnzellen über Synapsen Verbindungen zu Zellen des primär-motorischen Areals der Großhirnrinde hergestellt hatten. Daraus und aus direkten Funktionstests schließen die Forscher, dass die aus den Stammzellen entstandenen Neuronen Funktionen der zerstörten Hirnzellen übernommen hatten. Sie gehen davon davon, dass sich ihre Ergebnisse auf den Menschen übertragen lassen. „Die regenerative Medizin bietet mit dem Einsatz von Stammzellen eine vielversprechende Möglichkeit zur Behandlung des Schlaganfalls“, sagt Erstautor Yaoming Wang. Wenn eine geplante klinische Studie erfolgreich verläuft, könnte die Therapie auch bei Rückenmarksverletzungen und anderen neurologischen Erkrankungen zum Einsatz kommen.
Metastudie bestätigt: Erhöhtes Schlaganfallrisiko bei Stress am Arbeitsplatz
Multiple Sklerose: Angeregte Stammzellen reparieren Schäden

 Was Sie schon immer über Mikroben wissen wollten
Was Sie schon immer über Mikroben wissen wollten Energiewende: Schluss mit Schwarz-Weiß-Strategien
Energiewende: Schluss mit Schwarz-Weiß-Strategien Nicole Bender und Lotte Habermann-Horstmeier: Evolution und Gesundheit
Nicole Bender und Lotte Habermann-Horstmeier: Evolution und Gesundheit 