Wie Schleim Bakterien abwehrt
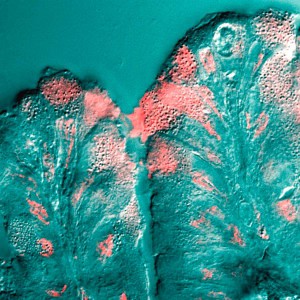
„Es ist wie bei Kindern, die sich in getrennten Zimmern aufhalten müssen: Dann können sie weniger Unfug treiben“, sagt Katharina Ribbeck vom Massachusetts Institute of Technology in Cambridge, die Leiterin des Forscherteams. „Mucine können die Virulenz unterdrücken, indem sie dafür sorgen, dass Bakterien als Einzelzellen vorliegen.“ Die Schleimhäute von Darm und Atemwegen sind einem ständigen, direkten Kontakt mit Bakterien ausgesetzt. Durch die Schleimproduktion bilden sie nicht nur eine Barriere gegen das Eindringen der Mikroben in den Körper. Sie verhindern auch eine dauerhafte oberflächliche Besiedlung in einem von den Bakterien selbst produzierten Biofilm. Eingebettet in einer solchen bakteriellen Schleimschicht wären die Mikroben vor Antibiotika und der Immunabwehr geschützt.
In Laborexperimenten simulierten die Forscher, wie der Schleim von Schleimhäuten die Bildung eines Biofilms von Pseudomonas aeruginosa-Bakterien beeinflusst. Diese Mikroben schwimmen zunächst als Einzelzellen in der Nährlösung, indem sie sich mit Hilfe ihrer Geißeln fortbewegen. Aber mit der Zeit bilden sich Zellaggregate, die sich dann an festen Oberflächen ablagern. Das Ausmaß der Ablagerung verringerte sich stark durch Zugabe eines Mucins aus der Magenschleimhaut von Schweinen, das auch im Schleim der Atemwege vorkommt. Mucine sind Glykoproteine, also Eiweißverbindungen mit Seitenketten aus Zuckermolekülen, die in gelöster Form mehr oder weniger viskose Gele bilden. Sechs Stunden nach Mucinzugabe blieben 90 Prozent der Pseudomonaden schwimmend in der Nährlösung verteilt, ohne Mucin waren es nur 50 bis 60 Prozent. Andere Substanzen, die lediglich die Viskosität erhöhen, hatten diesen Effekt nicht. Das Mucin sorgte dafür, dass die Bakterien beweglich blieben, sich nicht mehr zu großen Zellflocken zusammenlagerten und weniger Biofilme bilden konnten. Auch bei E. coli-Bakterien stellten die Forscher eine größere Beweglichkeit nach Zugabe von Mucin fest. Es zeigte sich, dass für die Hemmwirkung die natürliche dreidimensionale Molekülstruktur wichtig war. Auf einer Oberfläche gebundene oder kommerziell erhältliche, chemisch veränderte Mucine waren für die Experimente ungeeignet.
Die Ergebnisse könnten dazu beitragen, neue Therapien von Lungeninfektionen durch Pseudomonaden zu entwickeln. Bei Mukoviszidose-Patienten hat man beobachtet, dass hauptsächlich Bakterienformen, die ihre Beweglichkeit verloren haben, für die lebensbedrohlichen Infektionen verantwortlich sind. In diesen Fällen schwächt die gestörte Schleimproduktion die natürliche Erregerabwehr. Biofilm bildende Bakterien spielen auch bei infizierten Implantaten und Karies eine entscheidende Rolle. Hemmstoffe, die wie Mucine wirken und die hartnäckige Keimbesiedlung verhindern, wären gegen solche Infektionen effektiver als Antibiotika. Die Forscher halten es für möglich, dass Mucine auch für die Abwehr von Viren und Hefen von Bedeutung sind.

 Was Sie schon immer über Mikroben wissen wollten
Was Sie schon immer über Mikroben wissen wollten Energiewende: Schluss mit Schwarz-Weiß-Strategien
Energiewende: Schluss mit Schwarz-Weiß-Strategien Nicole Bender und Lotte Habermann-Horstmeier: Evolution und Gesundheit
Nicole Bender und Lotte Habermann-Horstmeier: Evolution und Gesundheit 