Wie Hautbakterien Krankheitserreger abwehren
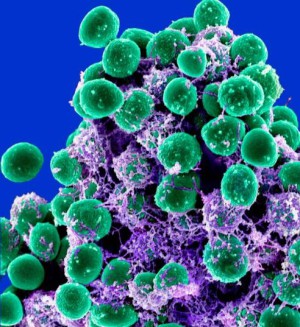
„Unsere Ergebnisse zeigen, dass spezielle Mikroben der normalen Hautflora Staphylococcus aureus-Bakterien abwehren“, schreiben die Forscher um Richard Gallo von der University of California in San Diego. Das geschieht durch Freisetzung sogenannter antimikrobieller Peptide (AMPs), die nur diese eine Keimart abtöten und nützliche Hautkeime wie beispielsweise andere Staphylokokkenarten oder Corynebakterien nicht schädigen. Die Wissenschaftler hatten Hautabstriche von 30 Gesunden und 49 Neurodermitispatienten analysiert. Auf der erkrankten Haut waren wesentlich häufiger Staph. aureus-Bakterien nachweisbar. Die gesunde Hautflora produzierte deutlich mehr AMPs, die gegen Staph. aureus gerichtet waren. Die Hauptproduzenten dieser schützenden Wirkstoffe waren bestimmte Stämme von Staphylococcus epidermidis und Staphylococcus hominis. Weil solche Mikroben auf der Haut der Patienten nicht in ausreichender Menge vorhanden waren, konnten sich dort Staph. aureus-Bakterien ausbreiten, was verstärkte Entzündungsreaktionen verursachte.
Diese Vermutung bestätigten die Forscher, indem sie bei fünf Patienten nach den wenigen noch vorhandenen Staph. epidermidis- und Staph. hominis-Bakterien suchten, die AMPs gegen Staph. aureus freisetzten. Die Mikroben wurden im Labor vermehrt, mit einer Lotion vermischt und auf die Unterarme der Patienten aufgetragen. Die dadurch erzielten Keimzahlen entsprachen denen bei gesunden Menschen. Nach 24 Stunden hatten sich die Keimzahlen an Staph. aureus bereits deutlich verringert. Eine schon angelaufene klinische Studie soll nun klären, ob eine derartige bakterielle Therapie über einen längeren Zeitraum eine gestörte Hautflora dauerhaft normalisieren kann. Dagegen würde ein Einsatz von Antibiotika gegen Krankheitserreger auf der Haut auch schützende Hautbakterien abtöten, so dass sich anschließend Staph. aureus-Bakterien umso besser ausbreiten könnten, schreiben die Autoren. Für eine optimale Wirkung wäre wohl eine personalisierte Therapie nötig: Jeder Patient würde mit den eigenen Staphylokokken behandelt werden, die auf seiner Haut in zu geringer Zahl vorhanden sind.
Durch chemische Analyse identifizierten die Forscher zwei bisher unbekannte antimikrobielle Peptide, die von Staph. hominis produziert werden. Die von den Mikroben auf der Haut erreichten Konzentrationen reichten aus, um Staph. aureus-Bakterien abzutöten. Noch ist nicht geklärt, wieso diese AMPs nur gegen die eine Staphylokokkenart wirken, nicht aber gegen andere. Auch menschliche Zellen der Haut setzen verschiedene AMPs gegen Bakterien frei. Die nützlichen Staphylokokken unterstützen diese Funktion unseres angeborenen Immunsystems durch eigene AMPs mit engerem Wirkungsspektrum. Die Autoren bezeichnen die Hautflora als erste Verteidigungslinie des Körpers. Die AMP-Produktion der Hautzellen stellt demnach die zweite Verteidigungslinie dar, die erst dann aktiviert wird, wenn die Haut geschädigt ist.
Hautbakterien produzieren schützendes Antioxidans
Schuppen durch Hautbakterien?
Evolution des Menschen: Vielfalt der Hautkeime ging verloren

 Was Sie schon immer über Mikroben wissen wollten
Was Sie schon immer über Mikroben wissen wollten Energiewende: Schluss mit Schwarz-Weiß-Strategien
Energiewende: Schluss mit Schwarz-Weiß-Strategien Nicole Bender und Lotte Habermann-Horstmeier: Evolution und Gesundheit
Nicole Bender und Lotte Habermann-Horstmeier: Evolution und Gesundheit 